Tema: Xeroderma Pigmentoso
Imagine viver em um mundo onde a luz do sol não representa calor e vida, mas sim um risco mortal. Essa é a realidade de Katie Price, a protagonista do filme Sol da Meia-Noite (2018), que sofre de uma condição rara chamada Xeroderma Pigmentoso. Diferente da maioria das pessoas, ela não pode aproveitar o brilho do dia, pois sua pele não é capaz de se defender dos danos causados pela radiação ultravioleta.
A história romântica e emocionante do filme nos apresenta um drama real vivido por pacientes que possuem essa condição. Mas afinal, o que é o Xeroderma Pigmentoso? Como ele afeta o organismo e por que a exposição ao sol pode ser tão perigosa?
Neste LAEMA POP, vamos explorar a ciência por trás desse distúrbio genético, entender seus impactos na pele e no DNA, e descobrir como a histologia e a embriologia nos ajudam a compreender melhor essa rara condição.
1. Definição e Aspectos Gerais do Xeroderma Pigmentoso
-O que é Xeroderma Pigmentoso?
A doença apresenta uma grave intolerância aos raios UV do sol ou de outras fontes. Assim,
as áreas do corpo mais acometidas são as que ficam mais expostas à luz solar.
Os acometidos podem apresentar diferentes tipos de neoplasias. As manifestações ligadas à
pele podem surgir de forma precoce na infância e tem sido relatado que, a partir de uma
pequena exposição solar mínima, podem surgir queimaduras. Além disso, podem ser
observados outros sinais como descamação, bolhas, produção
excessiva de oleosidade e vermelhidão, e disturbios neurológicos ainda estão sendo
estudados.
-Quais são a causa genética e o mecanismo da doença?
Trata- se de uma doença autossômica recessiva, ou seja, afeta homens e mulheres na mesma
proporção.
De acordo com DiGiovanna e Kraemer (2012), existem oito grupos de genes que, se
alterados, desencadeiam o Xeroderma Pigmentoso. Eles são divididos de A à G e, além
desses, existe um grupo variante. É importante ressaltar que os distúrbios neurológicos em
pacientes acometidos pela doença, só ocorrem quando os grupos de genes alterados são: A, B
ou D.
Todos os genes envolvidos codificam enzimas associadas diretamente a via de reparo, por
excisão de nucleotídeo (NER), com exceção do gene POLH, que codifica uma polimerase,
sendo classificado com um grupo variante.
Normalmente, há um “reparo por excisão de nucleotídeo” (NER) no DNA danificado. As
proteínas produzidas pelos genes relacionados ao xeroderma pigmentoso desempenham uma
variedade de papéis nesse processo. Elas reconhecem os danos, localizam regiões do DNA
onde ocorreu o dano, excisam (cortam) as seções anormais e substituem as áreas danificadas
pelo DNA correto.
As anormalidades herdadas nos genes relacionados ao NER impedem as células de executar
uma ou mais dessas funções. O gene POLH também desempenha um papel na proteção das
células contra danos no DNA produzido pela radiação UV, embora não esteja envolvido no
NER. Mutações nesse gene causam o tipo variante de xeroderma pigmentoso.
-Epidemiologia
Embora existam pessoas com XP em todo o mundo, alguns países apresentam incidências
mais expressivas. Um fato interessante é que a incidência da doença pode aumentar quando
se tratando de pacientes filhos de casais consanguíneos. Por esse motivo, em países do norte
da África e da Ásia Ocidental, como a Líbia e Marrocos, a incidência é bem maior.
2. Sintomas e Manifestações clínicas
Xeroderma Pigmentoso (XP) é uma doença genética rara, autossômica recessiva,
caracterizada por uma hipersensibilidade extrema à radiação ultravioleta (UV) devido a
defeitos no sistema de reparo do DNA, especialmente na via de reparo por excisão de
nucleotídeos (NER).
-Sintomatologia
Os sinais e sintomas do XP geralmente começam na infância e incluem:
- Pele: Manchas de hiperpigmentação (efélides) em áreas expostas ao sol (face, pescoço, mãos).
Formação precoce de queratoses actínicas (lesões pré-cancerígenas). Secura da pele (xerose). Risco aumentado de cânceres cutâneos, como carcinoma basocelular, carcinoma
espinocelular e melanoma. - Olhos: Fotofobia (sensibilidade intensa à luz). Inflamações frequentes, como conjuntivite e queratite.
Desenvolvimento de opacidades corneanas e pálpebras atróficas ou deformadas. - Sistema nervoso (em alguns casos): Retardo no desenvolvimento. Perda auditiva neurossensorial. Espasticidade, microcefalia e ataxia, dependendo do subtipo do XP. Progressão da Doença e Variações de Gravidade.
-Progressão
O XP é progressivo, com danos cumulativos ao DNA em tecidos expostos à luz UV.
Se não tratado ou protegido, os pacientes podem desenvolver câncer de pele antes dos 10
anos. O envolvimento neurológico ocorre em cerca de 25% dos casos, agravando o prognóstico.
Variações de gravidade: A gravidade varia conforme o subtipo genético (XP-A a XP-G e variante XP-V).
Subtipos com mutações em genes como XPA e XPC têm maior risco de manifestações
severas na pele e olhos. XP com envolvimento neurológico (ex.: XPA, XPD) apresenta pior prognóstico devido à degeneração progressiva do sistema nervoso.
-Aspectos Histopatológicos
Pele: Diminuição de melanócitos em áreas hiperpigmentadas. Atipia queratinocítica em lesões pré-cancerígenas. Cânceres de pele podem apresentar padrões histológicos típicos de carcinoma basocelular,
espinocelular ou melanoma
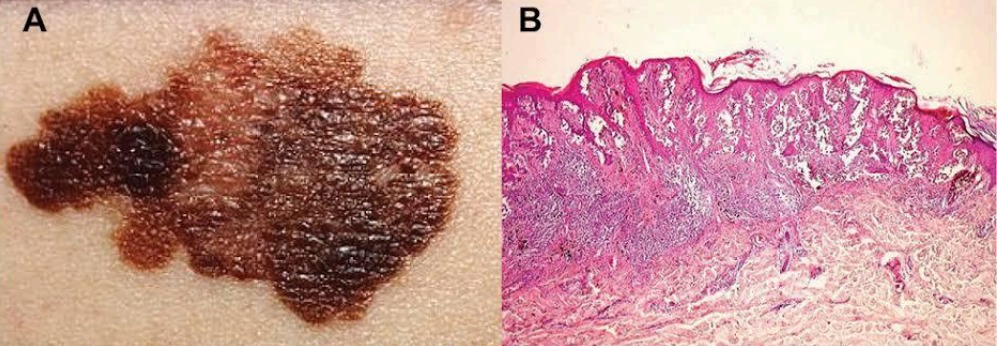
Imagem 1 – Xeroderma Pigmentoso em uma paciente – Relato de caso
Olhos: Degeneração do epitélio corneano e conjuntival. Infiltrado inflamatório crônico.

Imagem 2 -Evolução do xeroderma na córnea de ratos. Fonte: SUNITA, 2024
Sistema Nervoso: Perda neuronal cortical e cerebelar (principalmente em subtipos com envolvimento
neurológico). Deposição de lipofuscina em neurônios, evidenciando estresse oxidativo.
3. Diagnóstico e Manejo Clínico
-Como é realizado o diagnóstico para o Xeroderma Pigmentoso?
O diagnóstico dessa doença pode ser feito através da observação do histórico familiar, uma
vez que se caracteriza por ser uma condição de caráter hereditário (autossômico recessivo), e
pelo exame físico com base nos sintomas apresentados. Em situações de famílias onde esse
distúrbio é recorrente, é possível a realização de um diagnóstico pré-natal, com o objetivo de
estabelecer precocemente medidas de proteção à exposição à radiação ultravioleta. Além
disso, exames clínicos podem ser utilizados para auxiliar na análise da sintomatologia e no
grau de fotossensibilidade apresentados pelo paciente. Outra forma bastante sensível e
eficiente de diagnosticar essa patologia, embora muito custosa, é por meio de exames
genéticos, que podem identificar definitivamente as mutações nos genes relacionados ao
Xeroderma Pigmentoso.
-Como pode ser feito o manejo clínico para essa alteração?
O manejo clínico do Xeroderma Pigmentoso deve ser voltado principalmente para a
proteção contra a radiação ultravioleta e a prevenção de complicações. Para isso, deve-se
adotar uma proteção solar rigorosa, incluindo o uso diário de protetores solares com alto FPS,
como também de roupas de manga longa, chapéus e óculos escuros com proteção UV. Além
disso, consultas dermatológicas regulares são essenciais, pois permitem a detecção precoce e
a remoção de lesões pré-malignas ou malignas. Essas lesões suspeitas, quando forem
identificadas, podem ser tratadas por meio de crioterapia, curetagem ou excisão cirúrgica. No
entanto, também se faz muito importante a realização do acompanhamento oftalmológico,
que visa tratar complicações como ceratite e opacidades corneanas. Além do mais, pacientes
que apresentam sintomas neurológicos, como a perda auditiva neurossensorial, devem ser
avaliados por um neurologista, com foco em estratégias de reabilitação. Nesse sentido,
entende-se que uma abordagem multidisciplinar é o caminho ideal para melhorar a qualidade
de vida dos pacientes portadores dessa anomalia.
4. Impactos Psicológicos, Sociais e Qualidade de Vida
-Impactos Psicológicos
• Ansiedade e depressão: A constante necessidade de proteção contra a luz solar
e o risco aumentado de câncer de pele podem gerar ansiedade contínua e medo do futuro.
• Isolamento social: Crianças e adultos com XP frequentemente evitam
atividades ao ar livre, o que pode limitar interações sociais e causar sentimentos de solidão.
• Problemas de autoestima: Alterações físicas visíveis, como lesões cutâneas e
cicatrizes, podem levar a baixa autoestima e problemas de imagem corporal.
• Estresse familiar: O cuidado contínuo e a vigilância necessários podem causar
tensão emocional tanto nos pacientes quanto nos cuidadores.
-Impactos Sociais
• Limitação de atividades recreativas: A exposição solar reduzida dificulta a
participação em atividades ao ar livre, afetando o lazer e o desenvolvimento social.
• Barreiras educacionais e profissionais: A necessidade de ambientes adaptados
com iluminação controlada pode dificultar a frequência a escolas e o trabalho em ambientes
tradicionais.
• Estigma social: A aparência física alterada pode levar ao preconceito e
discriminação, afetando a inclusão social e as relações interpessoais.
-Qualidade de Vida
• Cuidado constante: A rotina de proteção contra o sol, uso de roupas
específicas e tratamentos médicos frequentes reduz a espontaneidade e aumenta a carga diária
de cuidados.
• Dependência de apoio médico e familiar: As frequentes consultas médicas e
tratamentos para lesões cutâneas impõem um peso financeiro e emocional significativo.
• Adaptação do ambiente doméstico: A necessidade de adaptar residências com
filtros UV nas janelas e iluminação especial impacta a vida familiar e social.
Estratégias para Melhorar a Qualidade de Vida
• Aconselhamento psicológico: Terapias para ansiedade e apoio emocional
podem ajudar pacientes e famílias a lidar com o impacto emocional do XP.
• Apoio educacional: Escolas e instituições devem ser adaptadas para garantir
ambientes seguros e inclusivos.
• Grupos de suporte: Conectar-se com outras pessoas que vivem com XP pode
proporcionar apoio emocional e compartilhamento de estratégias de enfrentamento.
• Tecnologias assistivas: Desenvolver roupas e dispositivos de proteção mais
confortáveis e menos invasivos pode melhorar o conforto diário.
A gestão adequada do XP envolve não apenas cuidados médicos, mas também atenção
integral às necessidades psicológicas e sociais para promover uma vida mais equilibrada e
satisfatória.
5. Referências
1. Bradford PT, Goldstein AM, Tamura D, et al. Cancer and neurologic degeneration in xeroderma pigmentosum: long term follow-up characterises the role of DNA repair. J Med Genet. 2011;48(3):168–176.
2. Chaibub SCW. Alta incidência de xeroderma pigmentosum em comunidade no interior de Goiás. [High incidence of xeroderma pigmentosum in the community of Goias] Surg Cosmet Dermatol. 2011;3:81–83.
3. Chaurasia, S., Mulay, K., Ramappa, M., Sangwan, V., Murthy, S., Nair, R., & Vemuganti, G. (2014). Corneal changes in xeroderma pigmentosum: A clinicopathologic report. American Journal of Ophthalmology, 157(2), 495-500.e2.
4. Cleaver JE. Common pathways for ultraviolet skin carcinogenesis in the repair and replication defective groups of xeroderma pigmentosum. J Dermatol Sci. 2000;23(1):1–11. DiGiovanna JJ, Kraemer KH. Shining a light on xeroderma pigmentosum. J Invest
Dermatol. 2012;132(3 Pt 2):785–796.
5. JÚNIOR, J. P. S., LEAL, M. H. A., CEZAR, N.J.B. , SILVA, L.G., SOARES, L. H., RAMOS, E. J. V. Xeroderma Pigmentoso: detecção de mutação XPV/POLH em pacientes atendidos no agreste pernambucano. Brazilian Journal of Health Review, Curitiba, v.4, n.1, p. 2025-2039, jan/fev. 2021.
6. Soltys DT. Análise da natureza genotípica de pacientes com Xeroderma Pigmentoso brasileiros [tese]. [Analysis of the genotypic nature of Brazilian Xeroderma Pigmentosus patients [thesis]] São Paulo, Brazil: Instituto de Ciências Biomédicas, Universidade de São Paulo; 2010:155.
7. XERODERMA PIGMENTOSO: O QUE É, TRATAMENTO E MAIS. SanadMed, 2022.

